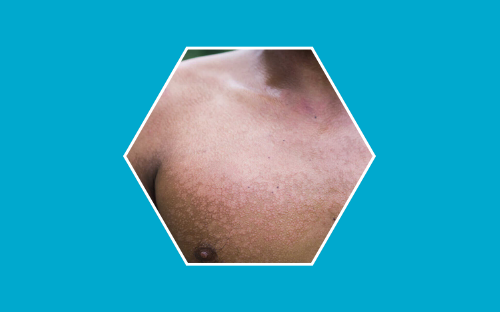
La pitiriasis versicolor es una enfermedad de la piel que supone un motivo de consulta habitual en verano. Es la infección fúngica superficial más frecuente, y aunque no se contagia y es un problema fundamentalmente estético, puede alarmar por sus manifestaciones en piel ya que en las personas que la padecen pueden observarse múltiples manchas de diferentes colores (despigmentadas blanquecinas, marronáceas o rosadas) en la piel del tronco y raíz de miembros superiores. Por este motivo recibe el nombre de “versicolor”. Responde bien a los diferentes tratamientos, aunque es una entidad que puede volver a aparecer con relativa frecuencia.
¿Qué es la pitiriasis versicolor?
La pitiriasis versicolor (antiguamente llamada tiña versicolor) es una infección superficial por hongos. Es producida por un hongo dimórfico llamado Malassezia, y en nuestro entorno, en la mayoría de los casos por la especie Malassezia globosa.
¿Y qué quiere decir que es un hongo dimórfico? Esto significa que la Malassezia tiene una forma “inofensiva” llamada levadura en la que es un organismo saprofita (comensal) que forma parte de la flora normal de la piel. Es decir, es un hongo que “vive” con nosotros y no es contagioso. Es lipofílico (le “gustan” las áreas con mayor producción de grasa) y por ello suele habitar en las zonas seborreicas que son precisamente las más ricas en glándulas sebáceas (cuello, zona superior del tronco y brazos). La colonización es muy frecuente y aumenta con la edad, pudiendo encontrarse en la piel de casi el 90-100% de la población. Ante ciertos factores se puede transformar en su variante “dañina”, llamada micelial, que es la que precisamente causa la pitiriasis versicolor.
Existe en todos los lugares del mundo, pero es mucho más frecuente en los climas tropicales. Puede aparecer a cualquier edad, pero la pitiriasis versicolor en pediatría es muy infrecuente. Suele afectar a adolescentes y adultos jóvenes, edades en las que las glándulas sebáceas están más activas y por tanto tenemos más grasa en la piel.
No debemos confundir la pitiriasis versicolor con otras enfermedades que también llevan el término “pitiriasis” en su nombre. “Pitiriasis” en dermatología significa “descamación” y muchas enfermedades que tienen escamas lo incluyen. Por esto es muy importante determinar el “apellido” de cada “pitiriasis” ya que estaríamos hablando de enfermedades completamente distintas con unas implicaciones y tratamiento diferente. Sin embargo, en ocasiones sus manifestaciones pueden parecerse y es importante la valoración por un dermatólogo para hacer el diagnóstico diferencial.
Dentro de este grupo, con un nombre parecido pero que son entidades completamente diferente nos encontraríamos, por ejemplo, con la pitiriasis rosada de Gibert (actualmente relacionada con la infección por un virus de la familia de los herpes y que da lesiones eritematosas tenues extensas) o la pitiriasis alba (entidad benigna que cursa con manchas blancas, generalmente en la cara y brazos de los niños, que no son infecciosas sino un signo menor de dermatitis atópica). Otras menos frecuentes, pero más graves, serían la pitiriasis rubra pilaris o la pitiriasis liquenoide aguda y crónica.
Síntomas de la pitiriasis versicolor
En la mayoría de los casos es una infección asintomática y los pacientes no notan nada (ni pican ni duelen). Como mucho, en algunas ocasiones pueden sentir cierta sensación de picor y descamación. Lo que realmente llama la atención es la aparición de las lesiones cutáneas, de las manchas en la piel, que nos alertan de que algo pasa.
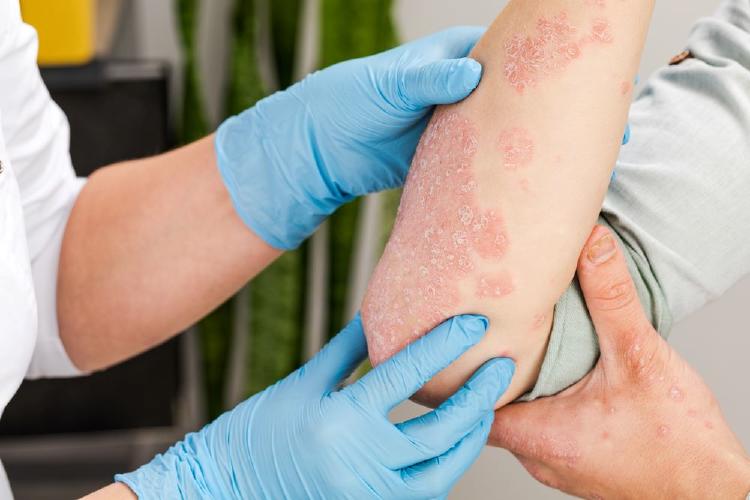
Aspecto de la pitiriasis versicolor
Este es el punto más importante y que más ayuda a identificar la enfermedad. ¿Qué podemos observar? ¿Por qué consultas nuestros pacientes?
El paciente acude con manchas hipopigmentadas (más claras que su tono de piel), marrónaceas o rosadas (Pitiriasis versicolor eritematosa) en el tronco y parte más alta de los brazos.
Si lo describimos más minuciosamente, aparecen múltiples manchas parcheadas, redondeadas u ovaladas, variables en tamaño, salpicadas, pero que en ocasiones pueden confluir (unirse) para formar lesiones de gran tamaño. Suelen ser descamativas, las escamas son muy finas y blanquecinas y se definen como “furfuráceas” en referencia al aspecto que tiene el salvado. Esto es muy característico y puede ayudar al dermatólogo a su diagnóstico ya que las escamas se desprenden al raspar suavemente con una hoja de bisturí (signo de la uñada de Besnier) aunque muchas veces pueden visualizarse simplemente al estirar la piel.
Las lesiones se localizan, como hemos mencionado anteriormente, en las áreas seborreicas que son parte superior del pecho, espalda, regiones proximales de los miembros superiores (hombros). Con menor frecuencia pueden aparecer en cuero cabelludo, cara (más frecuente en niños), antebrazos, región submamaria e ingles (cuando afecta a estos pliegues se denomina pitiriasis versicolor “inversa”).
El color de las manchas es variable pero lo habitual es que sean manchas blanquecinas (parece ser debido a que la Malassezia puede filtrar los rayos solares y producir algunos metabolitos como el ácido azelaico o el ácido dicarboxílico que interfieren en el bronceado normal y producen hipopigmentación), marronáceo-tostado (hiperpigmentado) o eritematoso-rojizo. Es importante resaltar que la coloración blanquecina puede tardar mucho en desaparecer, semanas e incluso muchos meses, debido al daño que se produce en los melanocitos, que son las células de la piel responsables de la coloración. Por eso también es una enfermedad más evidente en verano, ya que el resto de la piel se puede broncear y se produce un mayor contraste con las zonas blancas.
Causas de la pitiriasis versicolor
Como ya se ha mencionado, la causa de la pitiriasis versicolor es una infección superficial por el hongo Malassezia que forma parte de la flora normal, pero… ¿Qué factores predisponen a que se transforme en su variante “mala” patogénica? Se han señalado varias circunstancias que pueden hacer a los pacientes más propensos a tener esta enfermedad. Incluyen:
- Altas temperaturas y humedad (climas tropicales, verano)
- Uso de piscinas, en realidad relacionado con el punto anterior.
- Exceso de sudoración (hiperhidrosis)
- Cambios hormonales: Uso de anticonceptivos orales y embarazo
- Alteraciones del sistema inmune: Inmunosupresión, incluyendo el uso de fármacos inmunosupresores o corticoides
- Productos cosméticos: Utilización de cremas muy grasas
- Otras: Malnutrición, diabetes mellitus, infección por Helicobacter pylori, enfermedad de Cushing o cierta predisposición genética.
¿Cómo eliminar las manchas de Pitiriasis versicolor? Tratamiento
El tratamiento de la pitiriasis versicolor es seguro y efectivo. Es importante recordar que es un trastorno con una repercusión fundamentalmente estética y que, aunque se cura, es bastante frecuente que recurra, es decir, que vuelva a aparecer. Como ya hemos mencionado, no se contagia y por tanto no es necesario desinfectar ropa ni toallas.
Como primera línea de tratamiento se pueden utilizar diferentes agentes tópicos como los antifúngicos tópicos (azoles, terbinafina o ciclopirox) o el sulfuro de selenio. Así, en primer lugar, se utilizan agentes tópicos como jabones, geles, cremas o sprays que contienen antifúngicos (agentes contra los hongos). Se suelen pautar jabones o champús (ketoconazol al 2% o sulfuro de selenio al 2,5%) a diario en la ducha durante 7-14 días. Es importante dejar que hagan efecto en la ducha durante aproximadamente 10 minutos y después aclararlos bien. La tasa de curación es muy alta. A veces se complementa con una crema antifúngica para aplicar después de secarse al salir de la ducha por el mismo periodo de tiempo.
En algunos casos muy extensos o recalcitrantes es necesario recurrir a tratamientos orales con fluconazol o itraconazol oral. Y en casos recurrentes (que son muy habituales en climas húmedos y en verano) se puede realizar tratamiento preventivo utilizando el jabón antifúngico (por ejemplo, gel de ketoconazol) en la ducha 1 o 2 veces a la semana.

¿Cuánto tiempo tarda en desaparecer la Pitiriasis versicolor?
Es importante resaltar que, aunque la infección se cure, en la mayoría de los casos las manchas blancas pueden persistir después del tratamiento. Esto no quiere decir que no haya sido eficaz, sino que lo normal es que las manchas blancas puedan durar semanas o incluso meses. ¿Por qué? Por un lado, porque el hongo ha funcionado como protector solar evitando que la piel se pigmente y por otro, porque ha producido unos ácidos que han podido despigmentar la piel y dañar a los melanocitos. Estos tienen que recuperarse, y la piel tarda en volver a su coloración habitual.
¿Cuándo acudir al dermatólogo?
Debemos acudir al dermatólogo para lograr una confirmación del diagnóstico e iniciar el tratamiento más idóneo en cada caso. El diagnóstico es clínico, es decir, se basa en la observación de las lesiones cutáneas, pero en ocasiones, existen otras enfermedades de piel que pueden parecerse y deben ser descartadas.
¿Existe alguna prueba para confirmar la infección? En general no son necesarias, pero pueden analizarse las lesiones con una luz denominada luz de Wood con la que se ven de color amarillo fluorescente. También puede hacerse un examen directo mediante microscopio de las escamas con hidróxido potásico al 10% que permite visualizar las hifas y las levaduras (imagen en “spaghetti con albóndigas”).
Es importante el papel del dermatólogo en el diagnóstico diferencial. Hay que diferenciarla de otras entidades como la pitiriasis alba, la pitiriasis rosada de Gibert, el vitíligo, la tiña, la hipopigmentación postinflamatoria, la dermatitis seborreica, la sífilis secundaria o la hipomelanosis macular progresiva.
- Goldstein BG, Goldstein AO. Tinea versicolor (pityriasis versicolor). In: Dellavalle RP, Levy ML, Rosen T, eds. Waltham, MA: UpToDate. https://www.uptodate.com/contents/tinea-versicolor-pityriasis-versicolor. Acceso 15 Julio, 2023.
- Elewski BE, Hughey LC, Marchiony Hunt K, Hay RJ. Enfermedades fúngicas. En: Jean L. Bolognia, Julie V. Schaffer y Lorenzo Cerroni, editores. Dermatología 4a edición. Elsevier España; 2019. p. 1329-1332.
- Leung AK, Barankin B, Lam JM, Leong KF, Hon KL. Tinea versicolor: an updated review. Drugs Context. 2022 Nov 14;11:2022-9-2.
- Janik M, Heffernan M. Infecciones por hongos levaduriformes: Candidiasis y tiña (pitiriasis) versicolor. En: Goldsmith LA, Katz SI, Gilchrest BA et al, editores. Fitzpatrick. Dermatología en Medicina General. Panamericana, 2009. p. 1828- 1830.